Les mécanismes qui peuvent entraîner un Covid long chez une partie de la population restent, encore aujourd’hui, un mystère, même si plusieurs pistes sont privilégiées et étudiées de près.
En octobre 2020, Matthieu Lestage, 42 ans, contracte le Covid-19 et développe plusieurs symptômes de la maladie. Deux ans et demi plus tard, cet ancien militaire était toujours handicapé par d’importantes séquelles, qui l’obligent parfois à se déplacer en fauteuil roulant.
Il est atteint de ce qui a été appelé le « Covid long« , soit une persistance des symptômes des mois, voire des années, après une infection. « J’ai des problèmes de coordination, de mémoire, de tremblements, un besoin de repos permanent », raconte à BFMTV.com le porte-parole de l’association de patients Covid long Après J20.
Comme lui, environ 20% des personnes affectées par le Covid-19 en France – qui montre des signes de reprise – ont été pendant plusieurs mois, ou sont encore, atteintes du Covid long, dont une majorité de femmes, selon une enquête de Santé publique France. Et trois ans après les premiers malades de ce type, la recherche bloque toujours sur les raisons de la persistance de certains symptômes chez une partie de la population.
Aujourd’hui « honnêtement, on tâtonne un peu, tout le monde tâtonne un petit peu », confie Philippe Azouvi, professeur de médecine physique et de réadaptation à l’hôpital Raymond Poincaré et conseiller médical à l’ARS Ile-de-France.
Une difficulté: distinguer le Covid long d’une autre maladie
La première difficulté rencontrée pour les médecins et chercheurs s’intéressant au Covid long vient du fait qu’il n’est pas forcément facile d’identifier la maladie: il n’existe pas aujourd’hui de test dédié. L’Organisation mondiale de la Santé définit le Covid long comme « la poursuite ou le développement de nouveaux symptômes 3 mois après l’infection initiale par le SARS-CoV-2, ces symptômes durant au moins 2 mois sans autre explication », c’est-à-dire sans autres maladies détectées.
Mais les symptômes du Covid-19 sont nombreux – l’OMS en recense plus de 200 – et ne sont pas spécifiques. Les plus fréquemment recensés sont les céphalées (maux de tête), la fatigue, les troubles attentionnels ou de mémoire – réunis sous le terme « brouillard cognitif » – ou encore l’essoufflement à l’effort. Toutefois il s’agit de symptômes qui peuvent correspondre à d’autres maladies.
Ainsi pour les médecins, « le problème c’est de faire la part de ce qui est vraiment du Covid long de ce qui est autre chose », souligne Philippe Azouvi.
Car « parfois les patients ont des symptômes, mais ce n’est pas le Covid long, c’est parce qu’ils ont une complication autre, et il ne faut pas passer à côté parce que là ce sont des traitements différents ».
« Beaucoup de symptômes prolongés peuvent être attribués au Covid », résume Brigitte Ranque, spécialiste en médecine interne, travaillant au circuit Covid long mis en place à l’Hôtel Dieu (Paris). Mais « s’il y a des symptômes très invalidants, persistants et qui ne sont pas expliqués, on parle de Covid long. »
La difficulté la plus importante actuellement, et ce sur quoi travaillent les chercheurs, est de comprendre comment le virus du SARS-CoV-2 peut entraîner de tels dommages chez des personnes infectées.
La piste d’un « trouble somatique »
Brigitte Ranque, comme d’autres chercheurs, travaille de son côté sur la possibilité d’un « trouble somatique fonctionnel » chez les patients atteints de Covid long, un trouble déjà connu avant la pandémie. Il entraîne chez le patient « la présence de symptômes somatiques sans explication organique, sans lésion objectivable de l’organe désigné par les symptômes », expliquait la Haute autorité de Santé début 2021.
« Il s’agit de symptômes répétés, durables ou invalidants, entraînant une demande de soins dont le retentissement majeur contraste avec l’absence d’anomalie clinique ou paraclinique pouvant les expliquer entièrement. »
« Ce sont des personnes qui vont ressentir des symptômes qui ne sont pas adaptés aux lésions observées », explique Brigitte Ranque. « Il y a un dérèglement du fonctionnement cérébral », et l’infection serait le facteur déclenchant de ce trouble.
Le patient devient alors hypersensible à tous les signaux corporels, qui sont ressentis comme très menaçants alors que les organes fonctionnent bien. De plus l’état d’alerte du cerveau peut en lui-même provoquer des symptômes physiques par l’activation du système nerveux dit « autonome ».
Cette piste d’étude a été critiquée, notamment par les associations de patients qui y voient un déni de leur maladie, une accusation de simulation, alors que certains d’entre eux ont été confrontés aux scepticisme des médecins au début de la pandémie.
Mais Brigitte Ranque l’assure, « il ne s’agit pas de discréditer les patients et de dire qu’ils n’ont rien », leurs symptômes « sont bien réels » et il n’est pas question de déclarer qu’ils font semblant d’être malades.
Une persistance du virus ou une inflammation?
D’autres travaux se concentrent, eux, sur une possibilité inflammatoire, par exemple « la possibilité que le virus a envahi le cerveau et répand une inflammation », explique à BFMTV.com Guilherme Dias de Melo, chercheur à l’Institut Pasteur. « On regarde si le virus est encore là et s’il a causé des dommages », dans certaines zones, ce qui pourrait expliquer certains symptômes, résume-t-il.
La persistance du coronavirus SARS-CoV-2 dans certaines parties du corps des patients, même s’ils présentent des tests Covid négatifs, est également étudiée de près.
« Il pourrait y avoir une corrélation entre la durée pendant laquelle le virus reste dans le corps et le risque de Covid prolongé », peut-on lire dans une étude publiée le 10 mai dans The Lancet.
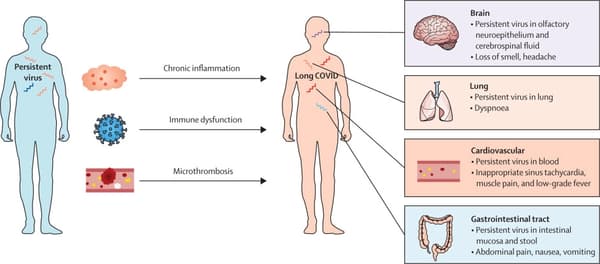
Des recherches suggèrent « fortement que les patients atteints de Covid long n’éliminent pas complètement le virus du SARS-CoV-2 ». « Au lieu de cela, le virus peut persister dans les tissus où il continue de provoquer le système immunitaire. Cela pourrait entraîner un large éventail de conséquences en aval », écrit également The Long Covid Research Initiative, qui réunit des scientifiques et des patients dans les recherches sur cette maladie.
Des « microhémorragies »?
Dans un article publié en septembre 2022, plusieurs chercheurs écrivent qu’à l’heure actuelle, « trois mécanismes principaux font l’objet de recherches intensives: la persistance du coronavirus SARS-CoV-2 dans l’organisme des patients; le maintien d’un état inflammatoire après l’infection au niveau des tissus, notamment des vaisseaux et du tissu cérébral », mais aussi « la formation de microcaillots et/ou de microsaignements ».
« Des microthromboses inflammatoires ou des microhémorragies pourraient survenir » au niveau de certains organes, ce qui pourrait « entraîner une mauvaise oxygénation tissulaire et expliquer les épisodes brutaux de malaises, de douleurs (musculaires, cardiaques) ou de brouillard cérébral », expliquent-ils.
« Il y a beaucoup de possibilités étudiées », déclare Guilherme Dias de Melo, qui souligne que la cause du Covid long « a l’air d’être multifactorielle ».
Les phénomènes étudiés plus haut ne s’annulent donc pas forcément les uns les autres et pourraient même s’alimenter mutuellement. L’idée est qu’il n’y aurait pas qu’un seul mécanisme entrainant un Covid long, « cela peut être une combinaison de différents facteurs, c’est probablement d’ailleurs plurifactoriel », abonde Philippe Azouvi.
« Pas de traitement curatif démontré”
Difficile donc pour le moment d’apporter une réponse aux malades, qui restent pour certains dans une errance médicale. Si la loi du 24 janvier 2022 prévoyait une plateforme de suivi des cas de Covid long, le dispositif n’a toujours pas été lancé. Il « doit arriver avant la fin de l’année », a assuré la médecin et députée Renaissance Stéphanie Rist. « Aujourd’hui, on ne soigne que les symptômes », déclare Mathieu Lestage, qui explique que sa vie s’est très fortement dégradée. Si certains ont réussi à guérir, ou au moins à constater une amélioration de leur état au fil des mois, ce n’est pas son cas.
« Il n’y a pas de traitement curatif démontré », dit Philippe Azouvi. « Certains proposent d’utiliser des anti-inflammatoires dans l’hypothèse où c’est un processus inflammatoire. Certains collègues disent que cela marche mais cela n’a jamais été démontré. »
« Sinon c’est de la rééducation, c’est ce que l’on fait nous dans les centres SSR (soins de suite et de réadaptation), c’est le réentrainement à l’effort, le réentraînement cognitif mais il n’y a pas beaucoup de preuves aujourd’hui solide de son efficacité. »
Philippe Azouvi souligne que trois ans après le début de la pandémie, des patients Covid long continuent de se présenter dans les centres: en 2022, 800 demandes ont ainsi été déposées en Île-de-France. « Ce n’est pas négligeable », appuie le médecin, ajoutant que « ceux que l’on voit en rééducation ce n’est que la petite partie émergée de l’iceberg ».
Et pour soigner ces patients, trouver un traitement, « il faut d’abord comprendre les mécanismes » de cette maladie, appuie Guilherme Dias de Melo.
Cliquez ici pour lire l’article depuis sa source.

